染色體異常–台灣現況研究
民國100年中山附醫承接國健署的先天缺陷兒計劃,針對國內先天缺陷兒的登記,以及健保資料庫裡的先天異常,從中整理出很多的資料,本篇就染色體異常來跟大家稍微說明一下。
很多第一線的兒科醫師,看到長相特殊的小孩,或是發展遲緩的兒童,常常都會說,這可能是染色體異常,但是究竟是不是都是屬於染色體異常呢?染色體異常又分為哪些種類呢?
染色體異常的種類
染色體的異常,分為兩大類,一類是數目的異常,一類是構造上異常。人類正常的染色體是46個,如果是女性,就是 46,XX,男性則為46,XY,如果患者染色體的總數並非46,那就是數目上的異常。數目異常,可以分成是體染色體的異常,或是性染色體的異常。
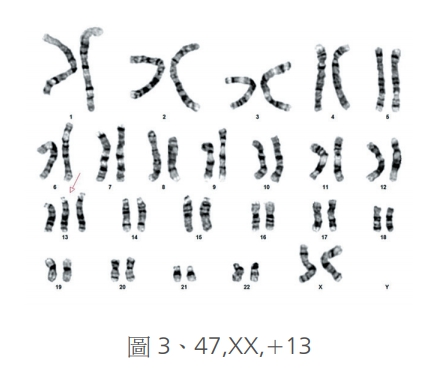
其中體染色體異常,是指第1號到第22號染色體的數目異常,最常見的就是第21號染色體多出了一個,也就是唐氏症,Trisomy 21(圖1);其次為第 18 號染色體多出了一個,也就是愛德華氏症,Trisomy 18 (圖2); 再來就是巴陶氏症,也就是第13號染色體多出一個,Trisomy 13(圖3);其餘的染色體數目異常,皆不容易存活至足月,很可能產生早期流產,而被淘汰。偶爾看到零星活產的案例,都可能是為鑲嵌型的(mosaic type),也就是說體內還存在部分正常的染色體核型,以至於還勉強可以存活。
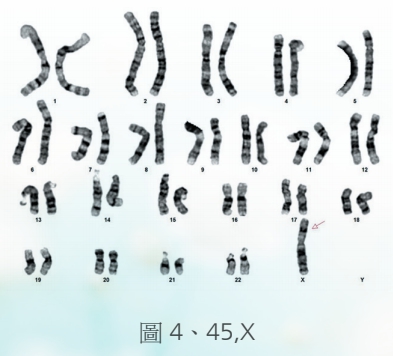
至於性染色體異常,則不像體染色體數目異常那般難以存活,所以兒科醫師比較容易看見。性染色體數目異常,其中最常見的是45,X (圖4),也就是透納氏症,出生的時候,可能會出現水腫或是蹼狀頸,或是先天性心臟病等等,但是如果這些症狀不明的話,可能只會在幼年的時候發現身材矮小,一直到青春期的時候,發現青春期延遲,甚至沒有第二性徵,以及沒有月經,才被發現是透納氏症。
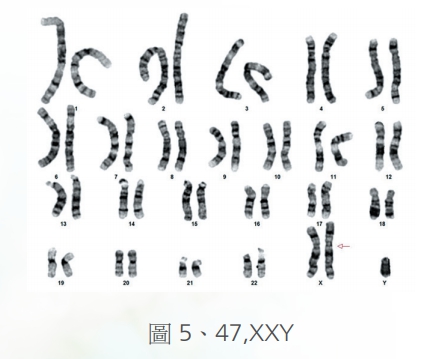
其次常見的就是克林菲特症候群,也就是47,XXY(圖5),這種病人小的時候也不容易發現,但是根據文獻報告,跟自閉還有學習緩慢也有想當程度的關聯。不過最主要的還是這樣的病人身材不矮,但是成年有男性女乳,以及女性的身材,也就是臀部的比例比正常男性要寬,當然最常見的還是在不孕症門診中發現丈夫無精蟲,追根究底才發現是克林菲特症候群。
染色體構造異常的種類
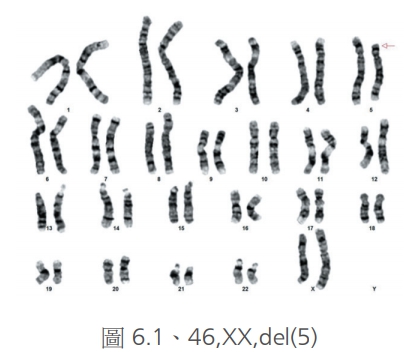
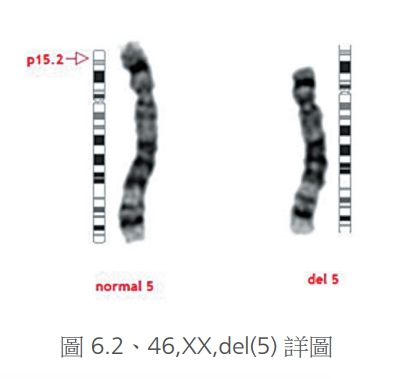
接下來我們來談染色體構造異常,分為缺損、重複、倒轉、轉位、環狀。缺損就是染色體某一部分缺少,由於一個染色體上面帶著數十到幾百個基因,所以缺少一段都可能失去許多重要基因,影響很大。比如說第5號染色體的短臂末端缺損(圖6.1、6.2),也就是俗稱的貓哭症。
重複也就是染色體的某一段落重複製造,我們的染色體是必須要剛剛好才是正常的,並不是越多越好,所以當染色體出現重複的時候,基因重複累積的數量太多,也會造成異常。
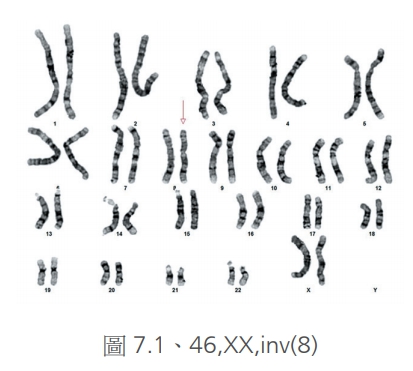
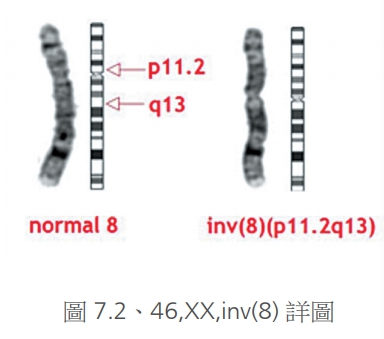
至於倒轉(圖7.1、7.2),這可能在臂間倒轉或是同一臂內倒轉,如果倒轉時並沒有損失掉什麼基因,有時候可能是來自父母遺傳,或是沒有什麼症狀,通常較為無害。
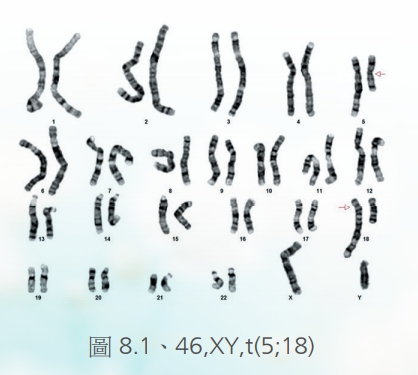
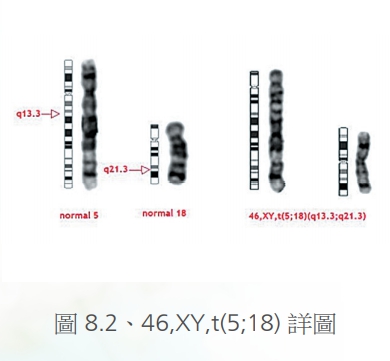
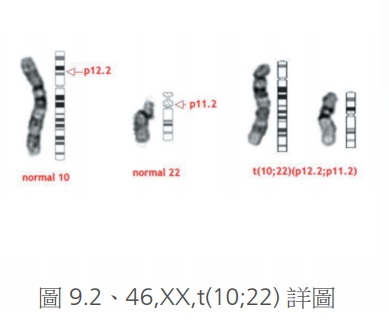
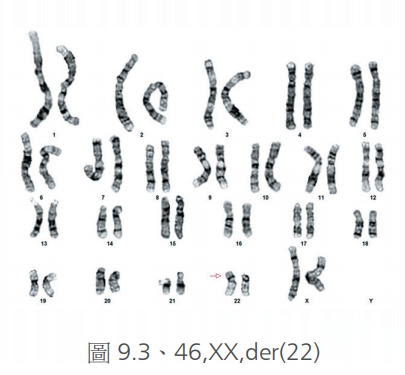
轉位則是分為平衡型轉位或不平衡型轉位,平衡型轉位(圖8、8.1)意思是指已經沒有損失掉什麼基因,可能從某兩個染色體之間產生的互換,少數可以看到三個染色體之間產生的互換轉位。但是如果發生的是不平衡轉位(圖9.1、9.2、9.3),也就是說染色體的總劑量可能缺少或是多出來,則會產生嚴重的異常或是發展遲緩,這些轉位都可能是來自於父母親的遺傳,少數也可能是自發性的突變。雖然平衡型轉位多半是良性,但是要注意這樣的病人長大成人之後,還是有可能生出正常、異常、或是平衡型轉位的下一代,這點必須要做好遺傳諮詢。
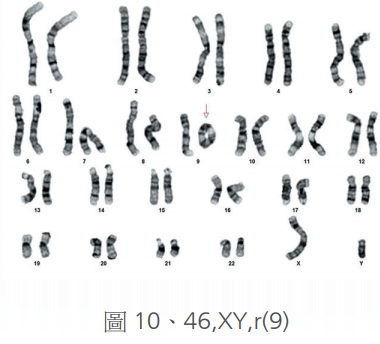
最後就是環形染色體(圖10),要注意一個人染色體如果產生環型的變化,這表示此染色體短臂與長臂的末端,均有少部分的缺損,才會導致染色體不是呈現正常的棒狀,而頭尾互相連接形成環狀,如此的部分染色體缺損,其實也會出現異常的症狀。
產前遺傳診斷有助婦女生育保健
台灣目前初婚年齡逐年提高,相對的,高齡產婦的比例也是逐年增加。相信所有小兒科醫師,特別是新生兒科醫師,都常會被問到高齡產婦的問題,或者是針對現階段的五花八門的產前診斷工具,包括羊膜穿刺羊水染色體檢查、羊水晶片檢查,甚至次世代定序分析。當然,在統計學上,已確定高齡產婦生育染色體異常兒的機率較低齡產婦高。所以高齡孕婦除於懷孕期間接受定期產檢外,尚應進一步接受產前遺傳檢查,以早期確定胎兒之健康情形。適當的使用這些產前遺傳診斷的方法,可以提供現今檢驗技術能診斷出的胎兒異常,達到及早診斷,預防重於治療、婦女生育保健的目的。
懷孕期間常見基因檢查方法
檢體的收集主要是經由羊膜穿刺、絨毛採樣及臍帶血採集,而這三種方法都可以直接取得胎兒細胞作進一步的染色體或基因檢查。絨毛採樣術是在妊娠十週以後,以穿刺針經孕婦腹部或子宮頸抽取胎盤組織。羊膜穿刺術是在妊娠十六到十八週,以穿刺針經由腹部抽取羊水。臍帶血採集術則是在妊娠二十週以後,以穿刺針經由腹部抽取胎兒血液。
取得胎兒的細胞,可以經由培養進行染色體的檢查,以產前診斷唐氏症,愛德華氏症,巴陶氏症,透納氏症等染色體異常,或是其他前面提到的染色體構造上的異常。也可以經由羊水細胞取得胎兒的DNA,進一步作基因的診斷,有關於這個部分,屬於染色體微缺失,亦即缺損範圍小於5Mb,顯微鏡下無法分辨,或是基因診斷的部分,日後另文再述。
目前的孕婦對羊膜穿刺,普遍存在著不安全感,總覺得可能產生後遺症,比如說流產,或是傷害到胎兒等等觀念。事實上,根據文獻統計,有百分之二的孕婦在穿刺後可能會感覺到腹部收縮、陰道少許出血及滲水的現象,但這些通常都不需治療。且由於羊膜穿刺是在超音波監視下進行,因此是一種安全性相當高的檢查方法。
由於台灣於1986年頒布了「優生保健法」,並於1992年對年齡34歲以上的孕婦或35歲以下符合條件者提供羊膜穿刺術補貼。自 2005年到 2013年國內共有28個國家認證的細胞遺傳學實驗室提供檢體報告,並上傳至衛生福利部國民健康署所建立「全國遺傳診斷系統資料庫」。
台灣現況研究
我們回顧性分析了2006年1月至2013年12月這些細胞遺傳學實驗室羊膜穿刺術的細胞遺傳學報告。羊膜穿刺術指標之分布從2006年1月至2013年12月,總共315,670名孕婦接受了羊膜穿刺術。高齡孕產婦年齡為多數的適應症,其次為第二孕程母血篩查異常、超音波檢查結果和第一孕程母血篩查。
羊膜穿刺術和染色體異常的年度趨勢自2006年到2012年,羊膜穿刺術人次和染色體異常結果有逐年增加趨勢,最常見的四種適應症中羊膜穿刺的年度分佈情況如下:高齡產婦年齡年度的羊膜穿刺術的人數在2012年達到最高,其他三種適應症則保持穩定。研究期間共檢測出7,642個染色體異常。父母親具有染色體平衡型轉位者胎兒有染色體異常比例最高,隨後,是高齡產婦合併異常超音波者。高齡產婦僅 2.16%的檢測出胎兒染色體異常。
羊膜穿刺指標分布與胎兒染色體異常分佈,接受羊膜穿刺術者有99.01%為35歲以上的孕婦。小於35 歲的女性中,第二孕程的母血篩檢在所有羊膜穿刺適應症中排名第二。
本研究的另一個目的為了解台灣胎兒染色體異常之分佈,過去的研究顯示,最常見的染色體異常是trisomy 21(唐氏症);性染色體最常見的異常為Turner syndrome(透納氏症)。reciprocal translocation是最常見的結構異常。
本研究也發現了胎兒的體染色體異常的分佈很類似,但性染色體異常的分佈因母親的年齡而異,在35歲以下的女性中,Turner syndrome(透納氏症)是最常見的性染色體異常,Klinefelter syndrome(柯林菲特氏症) 則是35歲以上最常見的染色體異常。
結論
本研究結果顯示台灣高齡產婦(年齡大於35歲)接受羊膜穿刺術的人數一直穩定增長,由於台灣高齡孕婦的數量一直在增加,因此衛生單位對於未來政策規劃時應詳盡考量這些問題對孕產婦和胎兒健康的影響。同時,臨床工作者應向孕婦提供詳細、正確的遺傳診斷資訊,以供父母未來生育計畫。